Requisitos para ser donante de sangre
¿QUIÉN PUEDE DONAR SANGRE?
Cualquier persona, hombre o mujer, que cumpla con las siguientes condiciones:
- Tener entre 18 y 65 años de edad.
- Pesar más de 50 Kg.
- Sentirse bien de salud.
- No padecer enfermedades que sean transmitidas por sangre, (Hepatitis, Chagas, etc).
- No haber tenido relaciones sexuales con parejas ocasionales.
- No consumir drogas endovenosas.
- No haberse realizado recientemente (un año) tatuajes, perforaciones o escarificaciones cutáneas. (1 año)
El proceso de selección de donantes le permitirá solicitar información más detallada respecto de su aptitud para ser donante de sangre.
¿CÓMO SE USA LA SANGRE?
La sangre obtenida se separa en distintos hemocomponentes y cada paciente recibirá lo que su organismo necesita:
Concentración de glóbulos rojos
- Cirugías
- Obstetricia
- Accidentados
- Circulación extra corpórea
- Anemias
Plasma fresco congelado
- Plasmaféresis
- Déficit de factores de la coagulación
Concentrado de plaquetas
- Leucemias
- Quimioterapia
- Grandes hemorragias
Crioprecipitado
- Hemofilias
- Coagulopatías
Grupo y factor, compatibilidad
Definición
La membrana celular de los glóbulos rojos contiene en su superficie diferentes proteínas, las cuales son las responsables de los diferentes tipos de sangre. Existen principalmente dos tipos de proteínas que determinan el tipo de sangre, la proteína A y la B.
Tipos de grupos de sangre
Según las diferentes combinaciones de las proteínas de la superficie de los glóbulos rojos dan como resultado los 4 grupos sanguíneos existentes:
- Grupo A: Tiene proteína A en la superficie del glóbulo rojo.
- Grupo B: Tiene proteína B en la superficie del glóbulo rojo.
- Grupo AB: Tiene ambas proteínas A y B.
- Grupo O: No tiene ninguna (A o B) en la superficie del glóbulo rojo.
El rh es otra proteína que si está presente en la superficie del glóbulo rojo será rh positivo y si está ausente, es rh negativo. De esta forma una persona debe de tener un grupo sanguíneo formado por la proteína A, B ó las dos y además será Rh positivo o negativo.
Utilización en las transfusiones de sangre
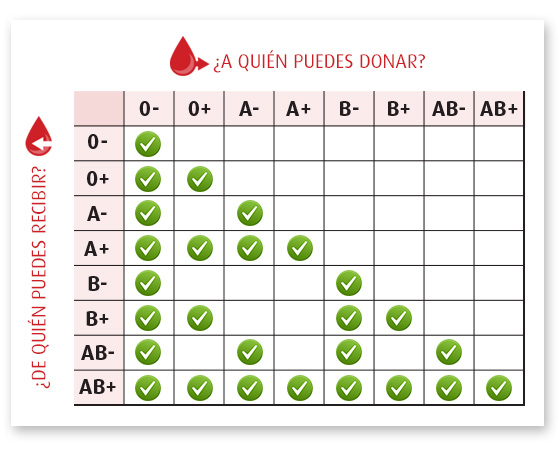
Para que una transfusión sanguínea cumpla con sus objetivos se debe tener en cuenta el grupo ABO y el factor Rh.
¿Qué grupos sanguíneos existen y en qué proporción se encuentran en nuestra población?

Pasos de la donación de sangre y atención integral del donante.
Cuando una persona se acerca a donar sangre es muy importante que reciba una atención integral que contemple, no sólo cada uno de los aspectos relativos al proceso de la donación de sangre en sí mismo, sino todo lo que significa entrar en contacto con un Servicio de Salud del Sistema Transfusional.
Esto quiere decir que la donación de sangre lo va a vincular a un control general de su estado de salud y a su vez,- si en ese control se detecta alguna situación que requiere atención o cuidado-, será derivado al centro o servicio que corresponda para su orientación y atención.
La donación de sangre es un proceso que implica diversos pasos. Estos tienen una explicación y una secuencia establecida especialmente pensada para reforzar la seguridad del donante y del receptor. Esos pasos se pueden sintetizar de la siguiente manera:
- Recepción del donante
- Admisión
- Entrevista medica
- Control de signos clínicos (temperatura, presión, hemoglobina)
- Extracción de sangre
- Autoexclusión (posterior a la donación)
- Desayuno
La información pre-donación
Cuando un donante se presenta en el Banco de Sangre, en la sala de espera le entregan información pre-donación que incluye la descripción de los estudios que se le harán a la sangre.
Se le informa al futuro donante que ante resultados irregulares recibirá un llamado para estudios confirmatorios y que, de resultar positivos, se le indicará una derivación para su atención médica.
La información pre-donación permite una auto-exclusión por parte del donante, es decir que, en caso de no querer hacerse los mencionados estudios o de no cumplir con las condiciones establecidas, podrá decidir no donar y retirarse.
Si el donante no se auto-excluye y decide seguir, pasa a registrarse en el área administrativa correspondiente, con sus datos personales (nombre y apellido, domicilio, documento de identidad, lugar de nacimiento, entre otros).
La calificación clínica
La calificación clínica consta de dos etapas:
En la entrevista el profesional indaga acerca de su última donación o si es la primera vez que dona, si desayunó bien para evitar cualquier malestar, si está tomando edicamentos, si tiene alergias o tuvo últimamente algún tratamiento odontológico o extracción de piezas dentales, si tuvo alguna cirugía, si consume drogas, si sufre de alguna enfermedad infecciosa, cardiovascular, respiratoria, gastrointestinal, hematológica o neurológica, si perdió peso de forma notoria en los últimos meses, si sufre de desmayos o lipotimias.
Asimismo se lo consulta acerca de sus prácticas sexuales a los fines de saber cuán expuesto, o no, pudo estar el donante a contraer infecciones que se transmiten por la sangre. También se lo interroga sobre sus viajes para descartar la posibilidad de haber estado en contacto con agentes infecciosos de zonas endémicas.
Si el donante no califica clínicamente por alguna razón, se le explican las razones por las cuales se lo difiere de la donación ya sea permanente o transitoriamente y se le agradece su gesto. En algunos casos en que se lo deba diferir por un tiempo, hasta tanto se recupere, por ejemplo, de alguna afección circunstancial se le indicará a partir de qué momento puede volver a donar sangre.
En otros casos, se lo puede excluir de modo definitivo y se le solicitará que siga colaborando con la causa de la donación voluntaria de sangre a través de su difusión.
Es frecuente que se le sugiera, si trabaja en alguna institución escolar o empresa, que promueva que la misma abra sus puertas al Banco de Sangre para hacer actividades de difusión y si hay interés, colectas de sangre en el lugar.
El segundo paso de la calificación es el examen clínico que consiste en tomar su peso, temperatura, pulso y presión arterial, como así también la toma de muestras de sangre para un rápido control que descarte que el donante esté anémico.
De no cumplir con todos los parámetros establecidos en las normas vigentes, la persona será diferida por un tiempo determinado o de forma definitiva.
Si el donante califica, pasa a la etapa siguiente.
Recuerde que aún en caso de no poder donar sangre, siempre puede colaborar difundiendo la necesidad de lograr un sistema de donantes voluntarios y habituales.
ALGUNAS SITUACIONES QUE EN LA ENTREVISTA PRE-DONACION DETERMINARAN SI LA PERSONA ESTA EN CONDICIONES DE DONAR O SE LO DIFIERE TEMPORAL O DEFINITIVAMENTE.
| Si puede donar | Alergias (sin medicación, sin síntomas) | Si tomó aspirina, paracetamol,ibuprofeno (sólo excluye plaquetas) | Si toma medicación para el colesterol | Si toma anticonceptivos | Si tuvo hepatitis “A” (no se transmite por vía sanguínea) |
|---|---|---|---|---|---|
| Exclusión temporaria | Si tiene síntomas como dolor de garganta, diarrea, dolor de muelas, fiebre o tratamiento contra infecciones aparecidas la semana previa a la donación. | Si tuvo alguna cirugía, transfusión de sangre o endoscopía hace menos de12 meses (consultar). | Si tuvo relaciones sexuales de riesgo (con uso o no de preservativo) durante los últimos 12 meses. | Si se hizo pircings, tatuajes o acupuntura hace menos de 12 meses (consultar) | Si está embarazada o tuvo parto hace menos de 12 meses |
| Exclusión definitiva | Hepatitis "B" y "C" | Paludismo | Tumores | Sida (HIV) | Enfermedades cardiacas, respiratorias, neurológica, renales, hepáticas. |
Siempre van a existir situaciones que requieran la consulta individual con el personal que realiza la entrevista pre-donación.
CÓMO ES EL PROCESO DE DONACION
- Se realiza una entrevista con personal de salud (médico y/o técnicos capacitados) con el fin de descartar cualquier problema de salud para el donante y/o receptor.
- Una vez completados los requisitos necesarios, se realiza la extracción que dura entre 7 y 10 minutos.
Recomendaciones previas a la donación
- No concurrir a donar en ayunas. Debe haber ingerido, al menos, una pequeña cantidad de alimentos y líquidos en abundancia (no alcohólicos).
- Si ha realizado esfuerzo físico prolongado o violento, ha estado expuesto al sol o a temperaturas altas de forma prolongada, avisar al personal que lo atiende.
- Si va a realizar esfuerzos físicos o actividades consideradas potencialmente peligrosas (como trabajar en alturas o conducir vehículos pesados), comuníquelo, ya que de no poder evitarlo sería necesario que aplace su donación.
- Estar bien descansado, habiendo dormido por lo menos 6 horas.
La extracción de sangre y la información post-donación
Al donante calificado se le hace una extracción de una unidad de sangre (corresponden a 450 mililitros) y, como ya dijimos, se toman muestras en pequeños tubos para los posteriores análisis. Este proceso dura no más de 10 minutos.
Una vez terminada esta etapa, continúan con los siguientes pasos:
- se le entrega al donante un certificado de donación
- se lo invita al área de refrigerio donde se le brinda un desayuno, a fin de recuperar líquidos y azúcar en un ambiente distendido y cordial.
- se le entrega información post-donación y un formulario de “Autoexclusión confidencial” donde se le da la posibilidad de expresar su voluntad de que se elimine la unidad de sangre que donó por considerar que no es segura.
Si se autoexcluye,esa unidad se descarta.
No obstante las muestras serán estudiadas y, de ser necesario, se contactará al donante para confirmar sus estudios.
Esta práctica de "autoexclusión confidencial" es implementada en nuestro medio, así como en otros países que también tienen una alta proporción de donantes de reposición, dado que es probable que estos donantes omitan situaciones de riesgo en la entrevista pre-donación que luego, en esta etapa privada de la consulta, pueden expresar con mayor libertad.
Esta última opción, la auto-exclusión pos-donación, es sumamente importante para aquellas personas que se vieron forzados a donar sangre y no pudieron manifestarlo en una etapa previa del circuito.
De este modo el donante cumple con la responsabilidad de informar que su sangre no puede ser transfundida y evita poner en riesgo a sus probables receptores.
El donante puede autoexcluirse luego de realizada la extracción en caso de que haya omitido comunicar, en la entrevista pre-donación, algo por lo cual debiera ser diferido.
Esta opción existe incluso para quien se haya retirado de la institución y lo quiere informar posteriormente.
También puede ser utilizada, por ejemplo, en caso en que el donante perciba que está iniciando un proceso gripal a pocas horas de finalizada la donación.
Quienes más conocen sobre la donación, los donantes voluntarios y habituales, tienen en cuenta todas estas consideraciones. Por este motivo su sangre es más segura.
Durante la donación
Es muy poco probable que durante la donación pueda haber alguna complicación o molestia, éstas en general se deben a los nervios o miedos frente a una situación desconocida. En ese caso recomendamos:
- Tratar de estar tranquilo y confiar en el equipo de salud que lo atiende.
- Respirar normal y tranquilamente
- Cualquier cambio o molestia que perciba, comuníquelo al personal que lo atiende.
Después de la donación
- Una vez finalizada la donación deberá presionar sobre la punción para evitar un hematoma.
- Mantenga todo el día el pequeño vendaje que se le coloca. Durante 4-6 horas evite realizar esfuerzos o cargar peso con dicho brazo, ya que la mayor parte de las veces los hematomas no derivan de la punción sino del incumplimiento de esta recomendación.
- Le será ofrecido un pequeño refrigerio que tiene como objeto no sólo la ingesta, sino que el donante sea avaluado por el personal de salud durante los 15 minutos posteriores, aproximadamente. No deje de ingerirlo.
- No abandone el lugar de colecta si no se siente bien y avise al personal que lo atendió.
DURANTE LAS 6 HORAS SIGUIENTES A LA DONACIÓN
- No haga cambios bruscos de posición, ya que podría tener sensación de mareo. Si esto ocurre, colóquese en posición horizontal y levante ligeramente las piernas.
- No ingiera alcohol.
- No fume (sobre todo en las 2 primeras horas).
- Trate de beber abundante líquido (agua, jugos, leche- NO ALCOHOL)
- No realice esfuerzos físicos
- No se exponga al sol o a temperaturas elevadas de forma prolongada.
Estas recomendaciones quieren contribuir a que su donación sea un acto seguro, confortable y gratificante.
Tips importantes sobre donación de sangre a tener en cuenta y preguntas frecuentes.
¿Por qué es voluntaria y altruista la donación de sangre ?
Para garantizar la seguridad y fiabilidad de la donación.
Si fuese remunerada, podría darse el caso de donaciones nacidas de la necesidad económica,que influiría en la sinceridad del donante, pudiendo ocultar datos que de conocerse supondrían su exclusión.
Así mismo, al ser voluntaria, evitamos las presiones sociales que el donante podría sufrir.
Si se realizan todos los análisis a la sangre, ¿por qué se realizan tantas preguntas en el cuestionario?
Con el cuestionario de autoexclusión, se protege tanto la salud del donante, (evitando la donación cuando pueda perjudicarles) como la del enfermo, evitando la donación en aquellos casos en los que pueda existir una mínima duda en cuanto a la seguridad de la sangre.
¿Cuánto tiempo voy a emplear en la donación?
No mucho. El tiempo necesario para rellenar el formulario de autoexclusión, realizar la entrevista médica, completar el proceso de extracción y dedicar unos minutos a recuperarse. En total, dedicaremos aproximadamente entre 20-30 minutos.
¿Duele el proceso de extracción?
Es una mínima molestia. Tanto el material de extracción como el personal sanitario están especialmente preparados para causar el menor daño.
¿Cuál es la cantidad de sangre que se puede extraer?
Legalmente se puede extraer hasta un 13% del volumen total de la sangre de una persona. No obstante, por la estandarización de las bolsas de sangre utilizadas habitualmente, se extraen 450 cc. , que supone la cantidad máxima que es posible extraer a una persona de 50 Kg. de peso sin causarle ningún perjuicio.
¿Pueden donar sangre personas mayores de 65 años?
Sí, es el médico quién debe decidir si puede o no donar en función del estado de salud del donante. Lo que no se puede hacer es la primera donación después de los 60 años.
¿Por qué no se puede donar con un peso inferior a 50 kg.?
Porque el material – bolsas de sangre – está diseñado para 450 cc. Cantidad que no se puede extraer a una persona con peso inferior a esos 50 Kg
¿Con qué frecuencia se puede donar sangre?
Se puede donar sangre con un intervalo mínimo de 2 meses. Los hombres pueden donar hasta 4 veces en un año natural, y las mujeres 3. Esta diferencia no es discriminación, sino para compensar las pérdidas que tienen las mujeres por la regla.
¿Se debe estar en ayunas para donar sangre?
No. Es conveniente no tener el estómago vacío, aunque se deben evitar las comidas ricas en grasas.
¿Se puede donar tomando medicamentos?
Depende del medicamento y la razón por la que se esté tomando. Por ejemplo, el consumo de Aspirina y antinflamatorios, permite la donación; en el caso de los antibióticos se debe esperar 15 días desde su consumo.
¿Puede donarse sangre teniendo tatuajes?
Sí, siempre y cuando hayan transcurrido 4 meses. en algunos lugares 1 año.
¿Se puede donar sangre habiendo sufrido hepatitis de pequeño?
Sí, en el caso de la Hepatitis A. Nunca en el de la hepatitis B ni en la C.
¿Se puede donar sangre teniendo la regla?
Sí. Siempre y cuando la donante se encuentre bien.
El consumo de tabaco u alcohol, ¿cómo interfiere en la donación?
En el caso del tabaco, antes de la donación no influye. Después de ésta, se recomienda esperar al menos dos horas para evitar mareos.
El consumo de alcohol antes de la donación sí puede contraindicar la misma, dependiendo de cuándo y cuánto se haya consumido. Después de donar, hay que esperar dos horas antes de ingerir bebidas alcoholicas.
¿Cómo afecta el ejercicio físico a la donación de sangre?
En las horas siguientes a una donación de sangre debe evitarse, dado que puede ocasionar mareos.
¿Desde qué edad y hasta qué edad se puede donar? Siendo menor, ¿se puede donar con autorización paterna?.
Se puede donar desde que se alcanza la mayoría de edad legal -18-, dado que la donación es un acto responsable y voluntario. A partir de los 65 años, una persona puede donar si es donante habitual y si el médico – en el momento en que va a hacer la donación- lo considera adecuado.
¿Influye el índice de colesterol en la posibilidad de donar sangre?
No, se puede donar tranquilamente.
¿Influye el índice de azúcar en la posibilidad de donar sangre?
Sí, solo si se es diabético con tratamiento de insulina, no se puede donar sangre, ya que la donación puede afectar al donante. En el caso de diabéticos tratados con dieta o antidiabéticos orales (pastillas) si pueden donar sangre.
¿Qué efectos provoca la donación en el donante?
Físicamente no tiene efectos negativos. En raras ocasiones puede causar ligeros mareos, evitables si se siguen las indicaciones médicas.
¿Se puede contagiar una persona al donar sangre?
No, el material es estéril y de un solo uso.
¿Cuánto tiempo se tarda en recuperar todos los componentes de la sangre donada? Durante ese tiempo, ¿se es más vulnerable a las infecciones por falta de defensas?
En 24 horas, nuestro organismo ha recuperado el volumen de líquido que tenía antes de la donación y se encuentra en condiciones normales. Antes de ese tiempo, deberemos evitar realizar actividades peligrosas que requieran esfuerzos físicos elevados.
El nivel de plaquetas tardaremos en igualarlo 72 horas y el nivel de hematíes 2 meses.
¿Se hace negocio con la sangre?
No. La ley es muy clara con ello. Está rigurosamente prohibido comerciar con sangre.
No obstante, no debe olvidarse que aunque la donación sea voluntaria y no remunerada,el proceso conlleva unos gastos: la bolsa que contiene la sangre, los análisis que se realizan,las neveras y congeladores para almacenarla, los gastos del personal que se encarga tanto de la extraccióncomo de la transfusión… Todos estos gastos están fijados legalmente y se denominan “costes de procesamiento de la sangre”.
En los hospitales públicos estos costes los paga la Seguridad Social, y en los hospitales privados los pagan las aseguradoras médicas o los propios pacientes si son particulares. Toda la sangre extraída en nuestro país está controlada por Organismos oficiales.
¿Qué se hace con la sangre donada?
La sangre no se transfunde tal y como se obtiene del donante, sino que se utilizan sus distintos componentes por separado en función del tipo de enfermo al que vaya destinado. En primer lugar se determina el grupo ABO y el Rh, para después proceder a realizar una serie de análisis sistemáticos y rigurosos que garanticen la calidad del producto. Una vez analizada se fracciona, obteniendo los diferentes componentes. Estos se utilizan para el tratamiento de distintas enfermedades, como la anemia, leucemia, hemofilia falta de defensas… también se usa en el tratamiento de enfermos de cáncer, ante hemorragias, en la elaboración de medicamentos y otros actos médicos como trasplantes e intervenciones quirúrgicas. Diariamente los, hospitales solicitan a los bancos de sangre las cantidades de los diferentes componentes sanguíneos de acuerdo con las necesidades existentes. Estos deben reservar unas cantidades que cubran posibles urgencias.
¿Sobran o faltan donantes?
generalmente faltan donantes, ya que se estima que se necesitan 50 donaciones anuales por 1.000 habitantes. Actualmente la cifra está en torno a 38,7 donaciones. En Madrid, en 40,72 donantes por mil habitantes y año. (Estadística 2011).
¿Cómo se conserva la sangre, durante cuánto tiempo se puede almacenar y por qué caducan algunas unidades?
Cada componente de la sangre necesita unas condiciones diferentes para mantenerse en perfecto estado hasta el momento de su utilización:
- Glóbulos rojos: hasta 42 días a una temperatura de 4ºC.
- Plaquetas: 7 días, en agitación, a una temperatura de 22ºC.
- Plasma: hasta 2 años, congelado, a temperatura de –40ºC.
¿Qué análisis se realizan en una donación de sangre?
- Determinación del grupo sanguíneo ABO y Rh.
- Determinación de anticuerpos irregulares.
- Análisis de VIH y Hepatitis B y C.
- Análisis de sífilis, Chagas, Paludismo y HTLV.
¿Cómo se cubre el déficit de sangre?
En el caso de la Comunidad de Madrid se recurre a los bancos de sangre de otras Comunidades Autónomas.
¿Qué es el período ventana?
Es el tiempo que transcurre desde el momento de contagio de una enfermedad y la posibilidad de su detección mediante un análisis de sangre.
¿Por qué se hacen más llamamientos en períodos vacacionales?
Porque hay menos donantes en esas fechas, y porque las necesidades de sangre se mantienen.
¿Qué es la autotransfusión? ¿Puedo guardar mi sangre?
Es la donación que se realiza ante una operación quirúrgica programada. Al paciente, bajo control médico, y con el aporte de hierro necesario, se le extrae su sangre que será conservada y almacenada a 4ºC, para poder cubrir las necesidades que puedan surgir durante el acto quirúrgico.
¿Qué es la aféresis?
Es un tipo de donación en la cual sólo se extrae de forma selectiva uno o varios de los componentes de la sangre, devolviendo el resto al donante. La separación de los componentes se realiza mediante la centrifugación de la sangre en una máquina a la que el donante está conectado con un equipo completamente estéril y de un solo uso.
¿Hay sustitutos de la sangre? ¿Se puede fabricar?
No. Actualmente no existe sustituto artificial viable de la sangre. Continuamente se está investigando para lograrlo.
¿Influye el tipo de raza en la donación de sangre?
No. La donación sólo depende del estado de salud de la persona que va a donar.
¿Qué religiones no aceptan la donación ni la transfusión de sangre?
Sólo los Testigos de Jehová.
¿Cuál es el grupo sanguíneo más solicitado?
Los grupos sanguíneos más comunes en son el A positivo y el O positivo, con un 36% aproximadamente cada uno.
Sin embargo, el grupo más polivalente (universal) es el O negativo, dado que puede utilizarse para todos los grupos sanguíneos en una situación de urgencia; lo compone entre el 5 y el 7% de la población.
El personal sanitario, ¿puede donar?
Sí, si su estado de salud se lo permite.
Si te has sometido a una intervención quirúrgica, ¿se puede donar?
Se debe esperar una semana en el caso de cirugía menor y cuatro meses en el caso de cirugía mayor.
Si una mujer está embarazada, ¿puede donar?
No, durante el embarazo y luego debe esperar seis meses (también en el caso de un aborto).
Si te has vacunado, ¿puedes donar?
En el caso de la vacuna de la gripe, no hay inconveniente. Si es la vacuna de la hepatitis hay que esperar cinco días; otras vacunas como la varicela, rubéola… hay que esperar 28 días.
La acupuntura, ¿influye en la donación?
No, si las agujas son desechables; en el caso de que no lo sean se debe esperar cuatro meses. EN ALGUNOS LUGARES UN AÑO.
Si tengo hipertensión, ¿puedo donar?
Sí, incluso si se esta tomando medicación: sólo deben estar correctos los niveles en el momento de la donación.
¿Se puede donar tomando ansiolíticos?
Los ansiolíticos no influyen en la donación.
La convivencia con enfermos de hepatitis, ¿impide la donación?
Las personas que convivan con enfermos de hepatitis B o C no pueden donar hasta que hayan pasado cuatro meses desde la finalización de la convivencia.
En el caso de que se conviva con enfermos de hepatitis B y se sea inmune a la enfermedad por vacunación, sí podrán donar.
¿Hay riesgos de infección o de contaminación para usted?
No. El material que se usa para la extracción es estéril y descartable. Usted no se puede contagiar ninguna enfermedad por donar sangre.
Nuestro deber e intención es que no corra ningún riesgo ni el donante ni el receptor. por eso le solicitamos que actúe con sinceridad en la entrevista pre-donación. Esto es muy importante para la seguridad transfusional.
Parte corpuscular
Globulos Rojos: (Eritrocitos o hematies) Tienen como función transportar el oxigeno a los tejidos eliminando el Anhidrido Carbonico. Proceden a la regulación del equilibrio acido / base de la sangre.
Estan compuestos por el 65% de agua y el 35 % de sustancias sólidas ( 95% de hemoglobinas y 5% de lìpidos).
Poseen en su superficie el antigeno que determina el grupo sanguineo llamado aglutinina. Un mm cúbico de sangre contiene un número de globulos rojos que va de 4.2 a 6 millones.
Globulos Blancos: (Leucocitos) Tienen la función de defensa del organismo. Algunos sirven para destruir las sustancias extrañas al organismo; otros sirven a la creación de anticuerpos.
Se dividen en Granulocitos, Linfocitos y Monocitos.
Los valores normales van de 4.000 a 10.000 por mm cúbico de sangre.
Plaquetas: Son los elementos mas pequeños de la sangre. En un mm cúbico hay cerca de 300.000 plaquetas. Tienen una vida muy corta, de 3 a 5 días y su función es importante en la coagulación de la sangre.
Parte líquida
Plasma: Representa el componente líquido de la sangre gracias a la cual las celulas sanguinas pueden circular. El plasma esta formado principalmente por agua (90%) en la cual se encuentran disueltas y circulan muchas sustancias como proteinas, azucar, grasas, sales minerales, hormonas, vitaminas, anticuerpos y factores de la coagulación.
¿COMO SE CONSERVA SANGRE?
La sangre completa y los concentrados de globulos rojos se conservan en refrigeradores a una temperatura que varia entre +2º C y +6º C, por un máximo de 35 a 42 días según la solución aditiva presente en la bolsa.
Los globulos rojos se pueden conservar a -80º C por meses y años.
Los concentrados de plaquetas se conservan a temperatura ambiente por un máximo de 5 a 7 días en contenedores con agitación continua.
El concentrado de globulos blancos se debe utilizar dentro de las 12 horas y se conserva a temperatura ambiente.
El plama se congela y se conserva a una temperatura constante inferior a los -30º C por un periodo máximo de 12 meses.
Mitos relacionados con la donación de sangre:
- Engorda.
- Adelgaza.
- Hace más espesa la sangre.
- Provoca ataques.
- El tipo de sangre determina el temperamento.
- Donar sangre da hambre.
- Puede contagiar alguna enfermedad.
- Duele mucho.
- Debilita.
- Se comercializa la sangre.
- Si se dona una vez hay que continuar donando siempre porque se estimula al organismo a aumentar la producción de sangre.
Todas las situaciones anteriores son mitos y no están basadas en hechos científicamente comprobables.
Hemocomponentes y Hemoderivados.
HEMOCOMPONENTES Y HEMODERIVADOS
Hemocomponentes
Como ya dijimos los Hemocomponentes o componentes de la sangre se producen a través del fraccionamiento de la unidad de sangre donada.
Estos son los concentrados de glóbulos rojos, los concentrados de plaquetas y el plasma.
También se los conoce como productos sanguíneos “lábiles”, dado que tienen un tiempo de caducidad, pasado este tiempo “no sirven” y se descartan.
Los glóbulos rojos, por ejemplo, se conservan a -4º grados centígrados, la temperatura de heladera, durante 35 a 42 días y las plaquetas se mantienen en una temperatura entre -20 Cº y -24 ºC durante cinco días.
Actualmente el plasma se utiliza para transfusión en pocas situaciones clínicas y su valor está en que se transforma en materia prima para la producción de hemoderivados.
Hemoderivados
Los Hemoderivados, también denominados productos sanguíneos “estables”, son productos farmacológicos que se elaboran en las Plantas Industriales de Hemoderivados.
Se denominan estables porque tienen un extenso período de caducidad, variable de acuerdo al producto, pero que puede medirse en años.
Son más seguros que los componentes de la sangre por recibir, durante el proceso de fabricación, un tratamiento especial de inactivación viral.
Algunos hemoderivados que se producen en el país
Albúmina Humana: se utiliza para tratar enfermedades hepáticas y grandes quemados.
Inmunoglobulinas inespecíficas: se indica en casos de inmunodeficiencias y enfermedades autoinmunes plaquetarias, neurológicas, etc
Inmunoglobulinas específicas: anti Hepatitis B, antitetánica, antirrábica.
Factores de Coagulación: se utilizan en el tratamiento de la Hemofilia A y B y en trastornos generales de la coagulación.
La Argentina tiene el orgullo de contar con la primera Planta de Hemoderivados de Latinoamérica creada en la década del 60 que depende de la Universidad Nacional de Córdoba.
Qué estudios y preparación se le realiza a la sangre?
De cada donación de sangre, mediante centrifugación, se obtienen tres componentes que se podrán utilizar para diferentes afecciones.
- Glóbulos rojos
- Plaquetas
- Plasma
Todas las donaciones son analizadas, pero existe el “período ventana o silente” (ver más abajo).
Durante todo el proceso se utilizan sistemas de calidad, fundamentales para la seguridad de la transfusión.
LA PREPARACIÓN DE LA SANGRE Y LOS ESTUDIOS INMUNOLÓGICOS
La sangre que dona una persona nunca se transfunde directamente al paciente.
Al donante se le extraen, además de la unidad (o “bolsa”) de sangre, pequeñas muestras (o “tubos”) de su sangre. La bolsa de sangre va a ingresar al proceso de fraccionamiento (separación de glóbulos rojos, plaquetas y plasma), y los tubos al proceso de calificación biológica. Luego se realizan los estudios inmunoserológicos.
El fraccionamiento
La unidad de sangre se separa en sus componentes útiles para ser transfundidos: glóbulos rojos, plaquetas y plasma. (Los glóbulos blancos no son separados de las donaciones de sangre entera).
La separación se obtiene por centrifugación: una fuerza rotativa (centrifugado) provoca la sedimentación de los sólidos o partículas de mayor densidad.
Se produce entonces la separación en concentrado de glóbulos rojos, concentrado de plaquetas y plasma.
Cada uno de estos componentes tiene una indicación precisa, para cada enfermo que veremos más adelante.
La calificación biológica
Los tubos que contienen las muestras de sangre del donante se someten a una serie de estudios de laboratorio.
- En el laboratorio de Inmunohematología se realiza la clasificación de grupo y factor sanguíneo y la investigación de anticuerpos irregulares.
- En el laboratorio de Inmunoserología se realizan las pruebas para la detección de ITT (Infecciones Transmisibles por Transfusión). Son obligatorias para nuestro país: Hepatitis B, Hepatitis C, VIH/Sida, Chagas, Sífilis, HTLV y Brucelosis.
Mediante estos dos procesos se asegura clasificar los componentes y poner a disposición de uso los que han sido calificados como “Aptos para la transfusión”.
Estudios inmunoserológicos
Los estudios que se realizan en el Laboratorio de Inmunoserología permiten detectar las Infecciones Transmisibles por Transfusión (ITT a través de la presencia del agente causal y/o los anticuerpos generados por el Sistema Inmunológico del donante, contra los agentes infecciosos.
En el caso de las enfermedades virales (Hepatitis B, Hepatitis C, VIH/Sida) existe un periodo variable entre el ingreso del virus al organismo y la posibilidad de detectarlo. .A este periodo se lo denomina “ventana serológica” o “período silente” (se dice que la enfermedad está “en silencio”, latente).
Si bien se analiza toda la sangre que se dona, existe el riesgo de no detectar infecciones si el donante se encuentra en “período de ventana” ya que el donante tiene circulación viral y puede transmitir la enfermedad pero las pruebas de laboratorio no lo detectan, ya sea por mínima cantidad del agente causal o por ausencia de anticuerpos cuando todavía no han sido generados por el sistema inmune del donante.
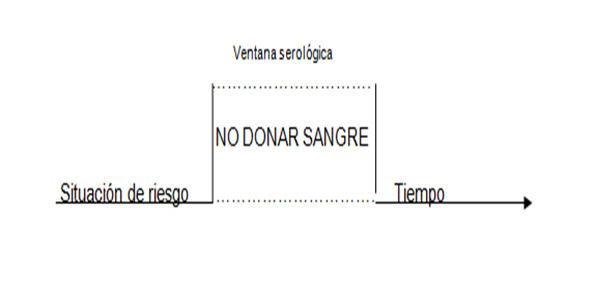
Cada enfermedad tiene un período ventana diferente que puede variar entre algunos días hasta algunos meses.
La información y responsabilidad del donante son indispensables para la seguridad del paciente dado que el período “ventana” sólo se puede conocer, o deducir, a partir de lo que éste pueda informar en la entrevista previa a la donación.
Día Mundial del Donante de Sangre.
14 de junio dia internacional
La Asamblea Mundial de la Salud, que es el máximo órgano de decisión de la Organización Mundial de la Salud OMS, designó que el 14 de junio de cada año se celebre el Día Mundial del Donante de Sangre como muestra de reconocimiento y agradecimiento hacia los donantes de sangre de todo el mundo.1 La fecha conmemora el nacimiento de Karl Landsteiner (Viena, Austria, 14 de junio de 1868 – Nueva York, 26 de junio de 1943), patólogo y biólogo austríaco, que descubrió los Grupos sanguíneos ABO. El gran logro deLandsteiner es el descubrimiento y tipificación de los grupos sanguíneos. Se le concedió el Premio Nobel de Fisiología o Medicina en el año 1930.
El Día Mundial del Donante de Sangre ha sido elegido por la Asamblea Mundial de la Salud para promover el acceso universal a sangre segura mediante la donación de sangre voluntaria y no remunerada.
La Organización Mundial de la Salud OMS eligió el 14 de junio como el día dedicado a reconocer a los millones de personas que, al donar sangre, salvan vidas y mejoran la salud del prójimo.
¿Cómo interpretar un Análisis de Sangre? Hemograma
HEMATOLOGÍA Y HEMOGRAMA:
La hematología se dedica al estudio de las células sanguíneas y de la coagulación. Para las pruebas hematológicas se utiliza sangre capilar o periférica y sangre venosa.
HEMOGRAMA ( ANÁLISIS DE LAS CÉLULAS)
Es el análisis de los componentes celulares, se recogen los valores considerados normales en el número de hematíes o glóbulos rojos, leucocitos o glóbulos blancos, y plaquetas. Asimismo las alteraciones más comunes, anemia si desciende la tasa de hemoglobina, aumento o descenso de los glóbulos blancos e inmunodepresión o inmunodisregulación, y de las plaquetas (que propicia la tendencia a hemorragias o a la formación de trombos).
Los datos sobre hematíes informan acerca de la oxigenación de la sangre y su capacidad para aportar oxígeno y retirar anhídrido carbónico de los tejidos, orientando sobre la existencia de posibles anemias y sus causas.
Su número oscila entre 4,2 y 6,2 millones por milímetro cúbico de sangre. El 90% de su peso en seco corresponde a hemoglobina, pigmento rojo que se combina con el oxígeno en los pulmones y lo transporta a los tejidos, donde lo libera.
Son factores clave para la maduración celular el hierro (imprescindible para la formación de hemoglobina) y el ácido fólico (obtenido en la dieta con verduras y frutas) que junto con la vitamina B12 (ingerida con carne, productos lácteos y cereales integrales) es imprescindible para la síntesis del ADN (ácido desoxirribonucleico). El déficit de cualquiera de estas sustancias va a ser causa de alteraciones en el procesode maduración de las células, sobre todo con el resultado de la tan común anemia.
1.- Glóbulos blancos “leucocitos (WCC)”
Valor normal entre 3.500 y 11.000/ml
Los glóbulos blancos o leucocitos son células de defensa que circulan por el torrente sanguíneo.
Existen varios tipos: neutrófilos, linfocitos, monocitos, eosinófilos.
El valor total agrupa a la suma de todos ellos; si uno de estos tipos está elevado o disminuido, puede afectar a la cifra global.
- Neutrófilos: Segmentados Valor normal entre 2.000 y 7.500/ml Son los más numerosos.
Se encargan de atacar a las sustancias extrañas (básicamente bacterias, agentes externos...) que entran en el organismo.
En situaciones de infección o inflamación su número aumenta en la sangre.
En estos casos se observan algunos que son 'inmaduros' y se denominan cayados.
En la analítica se indica en forma de porcentaje sólo cuando hay infección porque en condiciones normales su cifra es cero.
- Neutrofilos cayados.
- Linfocitos: Valor normal entre 1000 y 4500/ml
Aumentan sobre todo en infecciones por virus o parásitos.
También en algunos tumores o leucemias.
- Monocitos: Valor normal entre 200 y 800/ml
Esta cifra se eleva casi siempre por infecciones originadas por virus o parásitos.
También en algunos tumores o leucemias.
- Eosinófilos:
. Aumentan sobre todo en enfermedades producidas por parásitos, en las alergias y en el asma.
. Disminuyen
En situaciones en las que la médula ósea no puede producir células, por estar ocupado su espacio e inhabilitada su función debido a agentes infecciosos, tejido tumoral u otro tipo de agentes.
En infecciones graves.
Aunque en un primer momento el número de estas células aumenta debido a una invasión externa, la cifra puede llegar a disminuir si el agente agresor es más fuerte y produce la muerte de los leucocitos.
Por algunos medicamentos que producen toxicidad sobre la médula ósea como los quimioterápicos (para el tratamiento del cáncer).
También algunos antibióticos (cloranfenicol) o analgésicos (nolotil) pueden producir como efecto no deseado una reducción de su número.
- Basofilos.
2.- Glóbulos rojos “Número de hematíes (RBC)”
Valor normal entre 4.300.000 y 5.900.000/ml
Los glóbulos rojos o hematíes se encargan del transporte de la hemoglobina y del oxígeno. Gracias a ellos el O2 que entra en los pulmones llega al resto del cuerpo.
Una cifra por encima de lo normal puede indicarnos:
Tabaquismo:
Las personas que fuman suelen tener más glóbulos rojos de lo normal.
Esto es debido a que el tabaco disminuye el oxígeno que hay en la sangre y esa reducción estimula la producción de glóbulos rojos.
Insuficiencia respiratoria: Los pacientes que tienen poco oxígeno por otros motivos, por ejemplo por tener una bronquitis crónica, también pueden tener más glóbulos rojos de lo normal. En ocasiones hasta puede ser necesaria la realización de una sangría para que disminuyan.
Vivir en zonas muy elevadas: Los individuos que habitan en áreas de gran altitud el número de glóbulos rojos puede ser mayor sin que esto signifique ninguna enfermedad para estas personas.El incremento está relacionado con la presión atmosférica y la falta de oxígeno, factores a los que el cuerpo responde fabricando más hematíes.
Una cifra por debajo de lo normal nos indica Anemia.
Estudio de los distintos tipos de anemias:
- ferropénicas,
- megaloblásticas,
- hemolíticas,
- de células falciformes, etc.
Anemia significa un descenso en la tasa de hemoglobina de la sangre. Son valoresnormales en los hombres de 13 a 18 g./dl., en las mujeres entre 12 y 16 g./dl. y en mujeres embarazadas mayor de 11 g./dl.
En la anemia ferropénica, típica en mujeres con menstruación abundante, una tasa dehemoglobina baja sugiere déficit de hierro, que se analiza mediante el hierro sérico (cantidad en sangre, valor normal de 50 a 175 microgramos/dl.), ferritina (expresa los depósitos de hierro, normal entre 10 y 200 ng/ml.) y transferrina (proteína que vehicula el hierro en la sangre, valor normal de 120 a 200 mg./dl.).
Hierro sérico o ferritina por debajo de los valores normales indican ferropenia, si falta hierro aumenta el nivel de transferrina.
En la anemia megaloblástica aumentan la bilirrubina, formada en la destrucción dehemoglobina, y la enzima LDH, que siempre lo hace cuando hay destrucción celular, causas comunes son el déficit de ácido fólico (nivel normal de 3 a 20 microgramos/l.) y de vitamina B12 (nivel normal de 200 a 850 pg/ml.)
La anemia hemolítica se refleja en un aumento de la bilirrubina directa en la sangre, unaumento en la enzima LDH, el crecimiento del bazo, etc., su causa puede ser defectosgenéticos, intoxicaciones, parásitos o problemas autoinmunes.
En la anemia de las enfermedades crónicas, frecuente en personas con procesos crónicos de tipo inflamatorio o inespecífico, los hematíes son normales pero insuficientes, puede haber cierto grado de ferropenia por mal uso del hierro más que por déficit.
La anemia aplásica es un fracaso de la célula germinal, por lo que además de anemia hay pancitopenia (= déficit de todas las líneas celulares de la sangre, plaquetas, glóbulos blancos, ...), leucopenia y trombopenia.
La dieta debe incluir cereales integrales, remolacha roja y levadura de cerveza en ensaladas, yogur, kéfir, zumos, también polen ("antianémico demostrado"), y vigilar el estado de la flora intestinal para una máxima absorción de nutrientes. Tras la normalización del análisis de sangre debe mantenerse el tratamiento entre 3 y 6 meses para rellenar los depósitos de hierro del organismo. Si la anemia es consecuencia del déficit de una sustancia (hierro, vitaminas) además de suplementar la dieta con ella, debe comprenderse el porqué del déficit en cada persona.El hierro asimilado en forma orgánica presenta mayor tolerancia y efectividad que lastradicionales sales de hierro. El aporte de sustancias similares a la hemoglobina (jugode alfalfa y de cebada) facilita la recuperación de la anemia en menos tiempo, igual quesustancias altamente nutritivas como levadura de cerveza y germen de trigo, oligoelementos presentes en alga espirulina y cola de caballo o asimilados en levadura o como gluconatos, sobre todo cobre.
En la anemia megaloblástica aporte del elemento deficitario, ácido fólico o vitamina B12. En la anemia hemolítica, además de eliminar el contacto con el tóxico, una depuración hepato-renal, si es secundaria a infecciones reforzar la inmunidad humoral con equinácea, propóleo y tomillo, y si el proceso es autoinmune estimular las glándulas suprarrenales con grosellero negro, regular la inmunidad con equinácea y propóleo, y frenar el ataque inmunitario con un aporte elevado de ácidos grasos poliinsaturados omega-3 y omega-6. Para la anemia de las enfermedades crónicas, aporte de clorofila y omega 3 y 6 para reducir el fenómeno inflamatorio, y eleuterococo y verde de alfalfa o de cebada para estimular la producción dehematíes en la médula ósea, complementos que también ayudan en la anemia aplásicajunto con oligoterapia a base de cobre-oro-plata.
Cuyas causas pueden ser muy variadas:
- Falta de hierro, de vitamina B12 o de ácido fólico.
- Un sangrado excesivo (por ejemplo reglas abundantes, o después de una intervención quirúrgica).
- Una enfermedad de la médula ósea, encargada de fabricarlos, puede dar lugar a un descenso del número de hematíes.
- Otras causas de la anemia son la destrucción acelerada de glóbulos rojos (debido a diversas patologías) o algunas enfermedades crónicas.
3.- Hemoglobina “Hemoglobina(HGB)”
Es una proteína que existe en el interior de los glóbulos rojos y que transporta el oxígeno en su interior. Por lo general la cantidad de hemoglobina que tenemos es proporcional al número de hematíes.
- Una cifra superior a la normal indica lo mismo que el aumento en el número de glóbulos rojos.
- Una cifra por debajo de lo normal indica también lo mismo que el descenso de hematíes.
Existe una situación en la que la cantidad de hemoglobina es discrepante con el número de glóbulos rojos "la talasemia".
En este caso el individuo tiene muchos glóbulos rojos pero de menor tamaño que lo habitual y poca hemoglobina en comparación.
4.- Tamaño de glóbulos rojos “Volumen corpuscular medio(VCM)”
Indica el tamaño de los glóbulos rojos.
El VCM alto indica que los glóbulos rojos son grandes.
Esto se produce en enfermedades como el déficit de vitamina B12 o de ácido fólico, en patologías del hígado, o cuando hay un consumo elevado de alcohol.
Algunos individuos tienen los hematíes un poco más grandes de lo normal sin que esto sea una enfermedad.
El VCM bajo indica que los glóbulos rojos son pequeños.
Se produce en la talasemia (alteración de la hemoglobina que conlleva una reducción del tamaño de los hematíes) y en el déficit de hierro.
5.- Color de glóbulos rojos Hemoglobina corpuscular media (HCM)
Valor normal entre 27 y 32 pgIndica la cantidad de hemoglobina que hay en cada glóbulo rojo.
En cierto modo nos está diciendo lo 'rojos' que son los hematíes.
Está aumentado en el déficit de vitamina B12, ácido fólico.
Está disminuido en el déficit de hierro o en la talasemia.
6.- Plaquetas “Plaquetas”
Son las células de la sangre encargadas de la hemostasia, es decir, de cerrar los vasos sanguíneos cuando se produce una herida formando parte del coágulo.
Aumentan
En ocasiones las plaquetas aumentan como reacción a una enfermedad transitoria o crónica o en casos de hemorragia aguda.
Existen patologías de la sangre que se caracterizan por un número de plaquetas por encima de lo habitual (entre dos y tres veces).
En ocasiones es necesario un tratamiento quimioterápico para reducir dichas cifras y evitar que aparezcan trombos en la sangre.
Disminuyen
Algunas infecciones muy graves pueden reducir el número de células que se producen en la médula ósea, por ello los pacientes tienen anemia, pocas plaquetas y pocos leucocitos.
Algunos individuos tienen unas sustancias (anticuerpos) en su sangre que destruyen sus propias plaquetas, como si no las reconocieran como propias.
Es más frecuente en mujeres jóvenes.
El nombre de esta enfermedad es 'púrpura trombocitopénica idiopática'.
Si las cifras bajan por debajo de 10.000/ml existe riesgo de sangrado espontáneo.
Cuando existe una actividad excesiva del bazo, un órgano situado en la parte izquierda de nuestro abdomen cuya función es ayudar en la defensa frente a las infecciones.
En algunas situaciones crece de tamaño (por ejemplo cuando hay una enfermedad hepática crónica y evolucionada) y trabaja más de la cuenta, produciendo una disminución en las células de la sangre.
7.- Velocidad de Sedimentación (VSG)
Se relaciona directamente con la tendencia que tienen los glóbulos rojos a formar acúmulos y con la cantidad de proteínas que hay en el plasma.
Aumenta
- En infecciones.
- En enfermedades inflamatorias crónicas como el lupus, la artritis reumatoide, la polimialgia reumática...
- En anemia.
Es una prueba inespecífica, es decir, no sirve para detectar el lugar de la infección o inflamación en caso de que las hubiera, ni diferencia unas de otras.
8.- Coagulación
Las plaquetas son fundamentales para cohibir una hemorragia y facilitar la agregaciónplaquetaria y la adhesión a los vasos, forman el coágulo provisional y contribuyen al definitivo aportando fosfolípidos.
Ante una lesión vascular la plaqueta se adhiere a los bordes de la herida y libera sustancias que facilitan el cese del sangrado, las plaquetas además se agrupan entre sí bloqueando la pérdida de sangre.
La coagulación es un grupo de reacciones en cadena que precisa de correctos niveles de vitamina K en el organismo.
Cumplida su misión el coágulo debe ser disuelto (fibrinolisis) para no provocar embolismos.Si la sangre tiene excesiva capacidad de coagulación pueden originarse trastornos quelleven a cuadros de isquemia como el infarto de miocardio o el cerebral.
El número normal de plaquetas es de 150.000 a 300.000 por milímetro cúbico.
El tiempo de hemorragia es el que tarda una herida en coagular, y el de coagulación el que tarda una muestra de sangre in vitro. Normalmente, 1/3 de las plaquetas está en el bazo, desde donde pueden ser empleadas en cualquier punto del organismo.
La dificultdad para detener una hemorragia puede deberse a fragilidad de los capilares, en hemorragias espontáneas sobre todo en la mitad inferior del cuerpo o el dorso de las manos.Para fortalecerlos ayudan productos con acción vitamínica P como bioflavonoides, verde de alfalfa y cebada, vitamina C, y tónicos capilares como rusco, bolsa de pastor, castaño de indias, hamamelis, ginkgo, grosellero negro, vara de oro, ciprés y milenrama, junto con propóleo que protege los capilares y evita excesiva permeabilidad vascular. También una dieta limpia, ejercicio aeróbico moderado, abandono de tabaco y alcohol, hidroterapia con aceites esenciales o sales terapéuticas.
En las alteraciones plaquetarias, hemorragias espontáneas en piel y mucosas portrombopenia (déficit de plaquetas) o por trombopatía (anormal capacidad funcionante), para que funcione el proceso madurativo celular global, una dieta sana, ejercicio moderado y evitar los tóxicos que interrumpan la maduración de las plaquetas (alcohol, tabaco, drogas, fármacos innecesarios, tóxicos ambientales). Suplementos dietéticos que estimulan la producción de células (verde de alfalfa) y si es necesario complejos que aporten vitaminas B, C y K, colina, selenio, cobre, manganeso, cinc, vitamina B12 y ácido fólico.
Debe buscarse además un equilibrio del sistema inmune. Si hay una alteración de la calidad de las plaquetas pueden ser útiles los ácidos grasos esenciales omega-3, la dieta con productos integrales y el consumo de yogur biológico o kéfir.
Por último, en las alteraciones de la coagulación, hemorragias secundarias a pequeñostraumatismos, grandes hematomas superficiales y profundos e intra-articulares, porsíntesis insuficiente de los factores de la coagulación o por la presencia en plasma deanticoagulantes circulantes, cuando el déficit de un factor de la coagulación es congénito e inevitable debe ingresarse en el organismo el factor deficitario cada cierto tiempo. Aportar siempre suficiente vitamina K, depurando y repoblando la flora intestinal gracias a la cual se absorbe, también puede ingerirse en comprimidos.
Y maximizar el funcionamiento hepático con una dieta de protección, drenajes intensos con violeta, ortiga verde, diente de león, alcachofera, y hepatoprotectores-hepatotónicos como alcachofera, desmodium y boldo.
9.- Inmunohematología
Estudio anemias hemolíticas inmunes
Tipaje de grupos
Fenotipaje de grupos Rh
- TÉCNICAS ANALÍTICAS UTILIZADAS:
Contador hematológico
Recuento eritrocitarios
Índices eritrocitarios
Recuento de leucocitos.
Recuento de reticulocitos
Analizadores de coagulación
CAMPOS DE ACTUACIÓN
Citología hematológica
Diagnóstico citológico de sangre periférica
Coagulación
Pruebas de coagulación
Control anticoagulante
Estudio de factores y proteínas
Pruebas de funcionamiento plaquetar .
--------------------------------------------------------------------------------
Laboratorio de Análisis Clínicos en Huelva
Hematología, Bioquímica, Estudios de coagulación, Estudios de orina y microbiología, Marcadores tumorales, Serologías, Fármacos, Autoinmunidad, Estudio de vitaminas, Análisis de sangre. .
Qué es y qué hace el Plan Nacional de Sangre
Desde el inicio de la terapéutica con productos sanguíneos muchos avances científicos se desarrollaron y muchas metas fueron alcanzadas. En los últimos años la disponibilidad de productos de la sangre cada vez más seguros, ha sido identificada como un punto crítico y motivó cambios radicales en
- Alentar la creación de Servicios de Medicina Transfusional basados en la donación voluntaria y no remunerada de sangre.
- Promulgar leyes efectivas para regir esos servicios y adoptar medidas esenciales para proteger y promover la salud de los donantes y receptores de sangre (Resolución AMS 28.72).
En 1987 el Comité Ejecutivo reiteró su apoyo a dicha Resolución pero reconoció las dificultades técnicas, administrativas, económicas y éticas de la situación, en particular, en los países en desarrollo. Mediante
Dicha política nacional estipula el compromiso y apoyo del gobierno al programa de sangre y requiere leyes, reglamentaciones que permitan: Implementar las normas nacionales, disponer de fondos suficientes y crear un Sistema Nacional de Sangre que proporcione sangre segura a todos los habitantes.
En nuestro país
- El Sistema Nacional de Sangre integrado por las autoridades nacionales y provinciales, instituciones con servicios de hemoterapia, bancos de sangre, asociaciones de donantes, plantas de hemoderivados y otras instituciones que tengan relación con la utilización de la sangre.
- El Organismo Rector General perteneciendo a la estructura orgánica del Ministerio de Salud Nacional (Autoridad de aplicación) y cumpliendo las funciones de orientación, coordinación y supervisión operativa y de las relaciones interjurisdiccionales del Sistema Nacional de Sangre.
A pesar de la existencia de este marco legal desde 1989, recién en los últimos años fue aprobado un Plan Nacional de Sangre (Resolución Nº 70/02). La ausencia del mismo generó un sistema donde fue una constante la proliferación de bancos de sangre atomizados (más de 300 en el sector oficial) generalmente ligados a los hospitales, sin recursos para hacer frente a las crecientes exigencias de la seguridad sanguínea, especialmente después de la aparición del VIH como pandemia.
El Plan Nacional de Sangre se crea para transformar esta realidad y utiliza como estrategias tres ejes de acción:
Regulatorio, a través de la convocatoria de una “Comisión Nacional para la actualización de la reglamentación de
Informativo, mediante unificación de registros del Sistema Nacional de Hemoterapia (planillas de datos estadísticos de donantes, receptores y prácticas) y sistematización del envío de datos desde las provincias al nivel central, para su posterior análisis.
Educativo, se constituyeron equipos provinciales de Hemoterapia integrados por médicos, técnicos, bioquímicos, comunicadores sociales, agentes comunitarios, entre otros, con el objetivo de capacitarlos a fin de que desarrollen sus propios Programas Provinciales de Hemoterapia.
Programa de promoción de la donación de sangre, Hacia la consolidación de una cultura solidaria
Todos los programas de promoción de la donación de sangre tienen el mismo fin, proveer sangre de calidad asegurada, en cantidad suficiente, para satisfacer las necesidades de los pacientes. Pero los métodos y los sistemas por los cuales se esfuerzan para alcanzarlo son diversos. Al Estado le incumbe una indelegable responsabilidad en este campo de la salud. Debe establecer las reglas y condiciones a respetar. Existen recomendaciones o normas, elaboradas por diversas organizaciones internacionales como el Consejo de Europa, la Asociación Americana de Bancos de Sangre, la Sociedad Internacional de la Transfusión Sanguínea, la Federación Internacional de Sociedades de la Cruz Roja y de la Media Luna Roja, la Asociación Argentina de Hemoterapia e Inmunohematología y la Organización Mundial de la Salud, en especial la Organización Panamericana de la Salud que destacan la importancia mundialmente otorgada a la necesidad de sostener los Sistemas Nacionales de Sangre sobre la base de la donación voluntaria y habitual.
Situación actual:
Argentina actualmente presenta una donación de carácter familiar, de reposición y sólo el 10 % corresponde a la modalidad deseada. Para el Plan Nacional de Sangre, desde su inicio y con la concepción de la Especialidad en que se sustenta, el donante de sangre voluntario y habitual es considerado una pieza clave.
Para revertir esa situación es necesario intervenir en los procesos de organización social para la resolución de la problemática de la donación de sangre oportuna antes de la necesidad, es decir contar con un sistema abastecido por donantes voluntarios y habituales que se acercan a donar por el sólo interés de ayudar a quien lo necesite, sin mediar una solicitud o pedido de reposición. Este modelo de Donación, es reconocido en todo el mundo como superador y tendiente a optimizar la seguridad transfusional. Datos comparativos obtenidos en diferentes centros de nuestro país, así lo sustentan.
Propósitos:
- Transformar el modelo actual de donación de sangre de reposición por un modelo superador basado en la donación voluntaria y habitual.
- Consolidar una trama social solidaria en torno a la donación de sangre voluntaria y habitual.
Entre otras acciones:
- Se aprobó la Ley Nacional 25.936 del Día Nacional del Donante de Sangre Solidario, 9 de Noviembre, que a la vez promueve la inclusión de la fecha mencionada en el Calendario Escolar y recomienda a las provincias la adopción de la mencionada fecha.
- Se conformó un Equipo de trabajo nacional para encarar la Promoción.
- Se capacitó un Equipo Provincial Interdisciplinario de Promoción de la donación de sangre en cada jurisdicción.
- Se desarrollan acciones de sensibilización comunitaria sobre la promoción de la donación de sangre.
- Se diseñaron piezas de materiales didácticos para apoyar las intervenciones comunitarias de promoción: 5 guías de actividades diferenciadas: Actividades para desarrollar con niños y jóvenes, Organización de Colectas externas de sangre, Orientaciones para agrupaciones de Donantes Voluntarios de Sangre, Propuestas metodológicas para actuaciones en los diferentes niveles del ámbito educativo, Memoria con las actividades de promoción desarrolladas en las diferentes jurisdicciones, un Manual de Formación de promotores Comunitarios de Promoción, video, CD y casete de audio con spot publicitario, afiches de dos modelos y folletos de tres modelos.
- Se proveen a los Equipos Provinciales de las 24 jurisdicciones de materiales didácticos y de difusión que apoyan el desarrollo de las actividades propuestas para la instalación de la temática en distintas poblaciones.
